妊娠期甲状腺疾病的筛查模式探讨
2012年,中华医学会内分泌学分会和围产医学分会共同制定了“妊娠和产后甲状腺疾病诊治指南”[1](简称“中国指南”)。经过系列宣讲和培训,更多有条件的医疗机构开始对孕妇进行甲状腺疾病的筛查和管理。“中国指南”在以下方面对临床工作起到一定的促进作用:(1)产科医生与内分泌科医生合作,对妊娠期和产后甲状腺疾病的筛查和管理工作日益规范;(2)更多的医院制定了本机构不同孕周特异的甲状腺功能正常参考值;(3)经过筛查可及时诊断出临床甲状腺功能减退症(简称甲减)、亚临床甲减、低甲状腺素血症、甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)阳性、甚至甲状腺癌的孕妇,改善了母儿预后。
然而,中国指南在实施过程中也遇到了一些问题:(1)推荐对所有孕妇筛查促甲状腺激素(thyroid stimulating hormone,TSH)、游离甲状腺素(free thyroxine,FT4)及TPOAb,对以上3项指标中至少2项异常者推荐治疗,需要治疗者所占比例较少,需要关注临床上是否存在过度筛查的问题;(2)部分孕妇在筛查后未经任何治疗,短期内复查甲状腺功能恢复正常,这种情况应如何判定及处理;(3)推荐的诊断标准与治疗标准不一致,对临床工作造成困惑;(4)妊娠期普遍筛查增加了诊疗费用,以北京大学第一医院为例,每例孕妇筛查3项指标需花费约155元,显著增加了我国的卫生经济学成本。因此,应对以下问题进行思考:是否有必要对所有孕妇普遍进行甲状腺疾病筛查?是否有更好的筛查模式?国际学术组织对妊娠期甲状腺疾病筛查是如何推荐的?
一、妊娠期甲状腺疾病筛查的必要性
甲状腺功能异常是妊娠期常见的合并症之一。孕妇临床甲减损害子代的神经智力发育[2],增加早产、流产、低出生体重儿、死胎和妊娠期高血压疾病的风险[3],必须给予治疗(推荐级别A)。未经治疗的亚临床甲减或低甲状腺素血症增加流产(OR=1.157,95%CI:1.002~1.336)、胎盘早剥(RR=3.0,95%CI:1.1~8.2)及早产(RR=1.8,95%CI:1.1~2.9)的风险[4-5]。甲状腺疾病的症状多不典型,不易及时发现,需要测定甲状腺功能进行诊断。因此,许多学者认为有必要进行筛查。中国指南推荐,有条件的医院和妇幼保健部门对妊娠早期妇女开展甲状腺疾病筛查,筛查指标为血清TSH、FT4和TPOAb,筛查时机选择在妊娠8周以前,最好是妊娠前[1]。
妊娠期进行甲状腺疾病筛查并对筛查结果异常的孕妇及时治疗,可改善母儿预后。但不同甲状腺疾病的筛查价值有所不同。临床甲减孕妇经过有效治疗后,不增加妊娠不良结局和危害子代智力发育的风险,因此,妊娠期筛查对临床甲减较有意义。但妊娠期亚临床甲减及TPOAb阳性的治疗效果尚存争议。Negro等[6]的随机对照研究认为,甲状腺功能正常(TSH<4.2 mU/L)孕妇如果TPOAb阳性,增加流产或早产的风险,治疗可改善预后,降低流产及早产率。该研究共纳入984例孕妇,其中TPOAb阳性者115例(11.7%),治疗组57例给予左旋甲状腺素(levothyroxine)治疗,未治疗组58例,以TPOAb阴性孕妇869例为对照组。研究结果显示,未治疗组、治疗组和对照组的流产率分别为13.8%、3.5%和2.4%,未治疗组高于治疗组(RR=1.72,95%CI:1.13~2.25)和对照组(RR=4.95,95%CI:2.59~9.48);未治疗组、治疗组和对照组的早产率分别为22.4%、7%和8.2%,未治疗组高于治疗组(RR=1.66,95%CI:1.18~2.34)和对照组(RR=12.18,95%CI:7.93~18.7)。但Lazarus等[7]的随机对照研究则显示,妊娠期筛查及治疗甲减不能提高子代3岁时的认知功能。该研究纳入21 846例孕妇,研究组16周前(中位孕周为12+3周)检测TSH和FT4,筛查阳性指TSH>第97.5百分位数,和/或FT4<第2.5百分位数。筛查阳性者390例,开始治疗的中位孕周为13+3周,予口服左旋甲状腺素 150 μg每天1次。对照组分娩后检测TSH及FT4,其中404例阳性。研究组与对照组阳性孕产妇的子代3岁时的智商分别为99.2与100,智商<85的比例分别为12.1%和14.1%,2组比较差异均无统计学意义。该研究的阴性结果可能与以下2个因素有关:一方面,开始治疗的时间较晚,对结果的影响有限;另一方面,研究对象的病情均较轻,研究组与对照组的TSH分别为3.8与3.2 mU/L,均<4 mU/L。
以上2项研究的角度不同,且尚缺乏足够的随机对照研究,尤其缺乏干预治疗对亚临床甲减子代智商影响的相关研究。因此,尚不能总结出普遍筛查的利弊。尤其在资源落后地区,妊娠期普遍筛查项目的推广要从卫生经济学角度出发,考虑到成本效益比等问题。
二、妊娠期甲状腺功能筛查模式的选择
筛查模式包括筛查人群、筛查时机及筛查指标等内容。
1.筛查人群:
应对所有孕妇进行筛查还是仅对高危人群筛查,是临床关注的热点问题。部分研究提示,仅对高危人群筛查易导致部分患者漏诊。王薇薇等[8]研究认为,应在妊娠早期对所有孕妇进行甲状腺功能筛查。该研究对沈阳的2 899例妊娠4~12周孕妇检测游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、FT4、TSH及TPOAb,采用妊娠早期特异性甲状腺功能正常参考范围,研究结果显示,高风险组甲减患病率明显高于非高风险组(RR=3.1,95%CI:2.4~4.0),若仅对高危孕妇筛查甲状腺功能,会导致56.7%的临床和亚临床甲减患者漏诊,以及64.7%的甲状腺功能亢进患者漏诊。
筛查漏诊病例的妊娠结局是另一个需要考虑的问题。Negro等[9]的随机对照研究纳入妊娠<12周的孕妇共4 562例,分为普遍筛查组与目标病例筛查组。普遍筛查组2 280例(高危人群482例,低危人群1 798例),均立即检测TSH、FT4及TPOAb,阳性者给予左旋甲状腺素治疗。目标病例筛查组2 282例,其中高危人群454例立即检测,阳性者予左旋甲状腺素治疗;低危人群1 828例产后检测,妊娠期无干预措施。研究结果显示,普遍筛查组不良妊娠结局的风险并未降低。因此,妊娠期普遍筛查的筛查效率有一定局限性。
2.筛查时机:
目前妊娠前筛查对改善妊娠结局的证据尚不充分。仅有中国指南推荐“筛查时机选择在妊娠8周以前,最好是在妊娠前筛查”。其他指南推荐的筛查时机均为妊娠期。
3.筛查指标:
TSH是诊断甲减最敏感的指标,也是干预治疗的最佳特异性指标,因此,各指南均推荐以TSH作为筛查的首选指标。FT4及TPOAb作为筛查指标则存在一定争议。部分研究支持将FT4及TPOAb作为筛查指标。陈彦彦等[10]研究(n=4 800)显示,妊娠20周前筛查TPOAb的阳性率高达9.17%,TPOAb阳性者比阴性者更易发生亚临床甲减(OR=5.586),TPOAb阳性是妊娠20周前发生亚临床甲减的主要危险因素之一。王薇薇等[8]分析了妊娠早期甲状腺疾病的高危因素(TPOAb阳性、甲状腺疾病个人史、甲状腺疾病家族史、其他自身免疫疾病史、流产史、早产史、生育治疗史),发现TPOAb的RR值最高,为4.7(95%CI:3.6~6.0)。Negro等[6]研究也显示,甲状腺功能正常的TPOAb阳性孕妇流产及早产的风险高于TPOAb阴性者。另外有研究显示,单纯性低甲状腺素血症增加不良妊娠结局及子代神经智力发育异常的风险[11-13]。因此,部分学者认为单纯筛查TSH可能影响对低甲状腺素血症及TPOAb阳性者的关注及治疗,从而影响妊娠结局。目前仅中国指南推荐同时筛查TSH、FT4及TPOAb,但因为考虑到关于单纯性低甲状腺素血症及单纯TPOAb阳性者的治疗尚缺乏随机对照研究,故不推荐常规进行治疗。
灵敏度和特异度可影响筛查效益[14],增加筛查项目可增加灵敏度,但同时会增加筛查费用。所选指标应既能及时筛查出需要治疗的病例,又符合卫生经济学原则。目前常用的几种筛查模式为:(1)TSH;(2)TSH和FT4;(3)TSH、FT4和TPOAb。目前评价普遍筛查的卫生经济学效益的研究均显示,普通筛查经济有效,其所选指标为TSH单项,或TSH和TPOAb联合筛查[15-16]。因此,需要更多的随机对照研究,以确定妊娠期筛查指标的合理性。
三、国际学术组织对妊娠期甲状腺疾病筛查的推荐内容
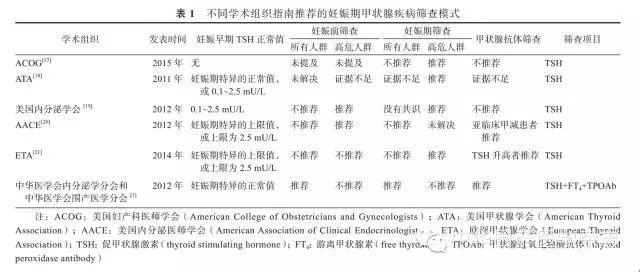
国际学术组织均明确指出,目前妊娠期甲状腺疾病筛查是有必要的,虽未推荐普遍筛查,但强调仅针对高危人群筛查存在一定的漏诊可能。国际学术组织的指南对筛查的具体问题也给出了相关建议。例如美国甲状腺学会(American Thyroid Association)提出,所有孕妇在初次就诊时,应口头询问是否存在甲状腺功能异常的病史,是否使用过甲状腺激素或抗甲状腺药物。美国内分泌学会(American Endocrine Society)则强调:TSH>2.5 mU/L时应复查确认,推荐小剂量甲状腺素治疗,将TSH控制在2.5 mU/L以下。见表1。
总之,目前研究显示妊娠期进行甲状腺疾病筛查是必要的,但对筛查阳性者进行治疗的益处尚未十分明确;同时,妊娠期甲状腺疾病的筛查模式仍存在一定争议,各学术组织制定的指南亦存在差异。临床开展妊娠期甲状腺疾病筛查时,需要充分了解指南制定的背景,针对每例孕妇的具体情况具体分析,对筛查结果给予合理咨询和解释,并注意减轻阳性筛查结果给孕妇带来的心理负担。
参考文献略
通信作者:杨慧霞,Email:yanghuixia@bjmu.edu.cn
互联网药品信息服务资格证 (京)-经营性-2010-0046
产科网 Copyright © 2010www.obstetrics.cn. All Rights Reserved 京ICP备15060573号-14
产科网所刊载之内容仅用于学术交流目的。您从产科网上获取的信息不得直接用于诊断、治疗疾病及您的健康问题。
本站所有文章版权归原作者所有,转载仅为传播信息促进医学事业发展,如果我们的行为侵犯了您的权益,请及时与我们联系,我们将妥善处理该部分内容。





