【2018AJOG专家述评】FGR早产中糖皮质激素和硫酸镁的使用及分娩方式的选择!
FGR对宫内不利环境所产生的长期生理性的适应性改变,有可能使一些已经证实的有益治疗在FGR早产管理中受到质疑,如糖皮质激素和硫酸镁,因此有必要针对FGR具体评估这些干预措施的有效性和安全性。此外,与FGR早产息息相关的分娩选择,也非常值得研究与关注。
FGR早产中产前糖皮质激素的使用
产前糖皮质激素应用于改善新生儿预后已经成为早产预防治疗的主流。在健康胎儿中,产前糖皮质激素促进肺表面活性剂的合成和分泌,增强肺泡结构的成熟以支持出生后肺功能,增加肺顺应性,并对出生后表面活性剂治疗产生增强反应,并且糖皮质激素对包括大脑、肾脏和肠在内的其他胎儿器官也有类似的成熟作用。那么,产前糖皮质激素对于FGR是否也具有同样效果呢?
理论上讲,有假说认为,FGR的宫内慢性应激可能引起肾上腺的长期刺激,加速肺的成熟,从而导致新生儿发生呼吸窘迫综合征的风险低于正常同孕龄新生儿,这提示了FGR可能无法像正常生长的胎儿一样从产前糖皮质激素中获益。并且FGR不仅影响胎儿体细胞的生长,对胎儿的内分泌、呼吸和心血管系统也产生了重要影响(图1)。那么,随着FGR生理性的适应性变化,产前糖皮质激素的使用是否有效?是否安全?有必要进一步研究证实。
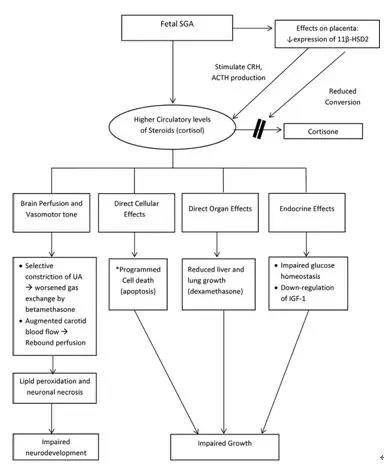
图1:FGR产前糖皮质激素的使用风险(Ting. Interventions for SGA fetus. Am J Obstet Gynecol 2018)
?现有研究结果如下:
有效性方面:Bernstein回顾性研究发现FGR产前糖皮质激素给药与不良结局风险显著降低有关,其益处与非FGR的新生儿相似。加拿大新生儿合作网的一项大型回顾性队列研究显示,FGR早产儿于产前1-7天使用糖皮质激素与新生儿死亡率和主要发病率降低相关,而且与同孕龄的非FGR新生儿相似。但也有一些研究发现产前糖皮质激素对FGR早产儿的发病率或死亡率没有影响。
安全性方面:Schaap的病例对照研究随访发现,孕26-32周出生的FGR早产儿在产前使用倍他米松,虽然2年无疾生存率高于未使用者,但是倍他米松对儿童身高有显著的负面影响。Mitsiakos的回顾性队列也发现,产前使用糖皮质激素的FGR比未使用的FGR,新生儿更容易出现严重的全面生长延迟(6%:0%,P=0.19)。
药物类型比较:与倍他米松相比,地塞米松在胎儿中产生非基因组效应的能力似乎更强,这表现在重复使用地塞米松后,新生儿肺和肝的重量明显减轻。然而倍他米松可能选择性地压迫脐动脉,加重胎盘气体交换中先前已经存在的异常状态。现有研究发现这两种糖皮质激素都有积极和消极的影响,尚不足以做出推荐。
2019ACOG最新推荐:FGR如果在孕<34周分娩,建议产前使用糖皮质激素。FGR如果在孕34-37周,预计7天内有早产风险且孕期未接受过糖皮质激素治疗,则建议产前使用糖皮质激素(推荐等级:A)。对于FGR早产中糖皮质激素的重复使用,仍未给出统一定论。
?有待解决的问题:
1、FGR产前暴露于单次或多次糖皮质激素后,随访发病率和神经认知结果如何?
2、FGR在产前糖皮质激素治疗时,胎儿的即时监测应当关注哪些安全问题?
FGR早产中硫酸镁的使用
早产和FGR均与脑瘫高风险有关。现已证实FGR与脑皮质细胞数量及其生长明显受限有显著关系。那么,FGR早产中及其有必要采用保护神经的治疗方法。但有研究发现,FGR的脐血中Mg2+高于健康的同龄儿(机制尚未明确),那么额外的产时给药是否会导致FGR胎儿体内Mg2+达到毒性水平?甚至产生神经毒性?需要进一步研究证实。
?现有研究结果如下:
有效性方面:Cochrane系统评价认为硫酸镁对早产高风险的孕妇具有神经保护作用,并且,不论早产原因如何,均有显著的益处。Gano D的回顾性总结了孕<33周FGR早产儿的头颅磁共振检查,发现产前使用硫酸镁与新生儿小脑出血风险降低有显著的相关性。另一项小型队列研究也发现了Mg2+能抑制FGR早产儿产生炎症因子和趋化因子,具有舒张血管、改善子宫血流的作用。
安全性方面:2017年的一项以人群为基础的大型回顾性研究中报道了FGR早产中产前使用硫酸镁与早产儿坏死性小肠结肠炎或自发性肠道穿孔等肠损伤性疾病没有相关性。
2019ACOG最新推荐:FGR如果在孕<32周分娩,应使用硫酸镁保护胎儿和新生儿的神经(推荐等级:A)。
?现有研究存在一定局限性:
1、没有一项临床试验用于主要分析FGR使用硫酸镁的围产结局。
2、尚不清楚FGR使用硫酸镁能否逆转脑生长不良?因为FGR的神经损伤可能已经存在,尤其多普勒血流异常的FGR。
?有待解决的问题:
1、该疗法的孕周上限尚未达到统一,如ACOG认为<32周,rcog认为<30周。< p="">
2、最佳冲击和维持剂量是多少?
3、对FGR早产儿神经发育结局的影响如何?
FGR早产中分娩方式的选择
?近足月的FGR:
近足月的FGR分娩管理的挑战是预测哪些胎儿能够安全地承受引产,哪些胎儿应该计划性剖宫产。
DIGITAT研究中650名孕36-38周FGR孕妇,随机采用引产或延迟分娩(平均10d)的策略。这两组孕妇97%的脐动脉多普勒正常,结果显示两组剖宫产率非常相似(14% :13.7%)。这项大型的RCT研究表明,近足月的FGR如果脐动脉多普勒正常是能安全耐受引产的。
PORTO研究中前瞻性评估了>1100名FGR孕妇,研究认为脐动脉多普勒值在预测不良围产结局方面作用有限,而异常CPR值(<1.0)更具有优越性。并且研究认为OCT仍然是计划性剖宫产的金标准,采用OCT指导引产过程,低Apgar和酸中毒比例较低(3%),阴道成功分娩率高达63%,但是,OCT并不能独立用于胎儿健康的检测。研究发现CPR <10th、efw<3rd、子宫动脉多普勒pi>95th,这三个标准符合任一个,紧急剖宫产的风险将会增加3-4倍(29%:8%)。
?远离足月的FGR:
远离足月的FGR分娩管理的挑战是明确计划性剖宫产的指标。远离足月的FGR通常与AEDV或REDV高风险、子宫动脉多普勒异常、胎盘显著的病理性改变有关。并且这类型FGR大多数是由于胎盘因素所致,那么胎儿进行性缺氧的严重程度与胎盘多普勒血流结果(MCA、DV的进行性变化)有明确的相关性。如果出现宫缩,会引起子宫血管和脐动脉的异常血流改变,此时的剖宫产率可高于80%。因此,许多医疗中心一般使用AEDV或REDV作为远离足月的FGR计划性剖宫产的指标。
FGR早产的管理正在从经验走向循证,也正因为我们对于FGR的认知有限,所以FGR是非常值得广大围产研究者深入探索的领域。
互联网药品信息服务资格证 (京)-经营性-2010-0046
产科网 Copyright © 2010www.obstetrics.cn. All Rights Reserved 京ICP备15060573号-14
产科网所刊载之内容仅用于学术交流目的。您从产科网上获取的信息不得直接用于诊断、治疗疾病及您的健康问题。
本站所有文章版权归原作者所有,转载仅为传播信息促进医学事业发展,如果我们的行为侵犯了您的权益,请及时与我们联系,我们将妥善处理该部分内容。





