剖宫产后再次妊娠不同分娩方式及分娩结局分析
摘要: 目的 探究剖宫产后再次妊娠不同分娩方式及分娩结局。方法 选取本院2018年1月至2019年3月收治的经剖宫产分娩产妇204例作为研究对象,其中79产妇选择接受阴道试产并成功(A组),125产妇选择继续实施剖宫产手术并成功(B组)。比较两组各分娩指标、产妇分娩结局及新生儿结局。结果 A组产妇的产程时间长于B组(P<0.05);A组产妇的产后出血量、住院时间及住院费用明显低于B组(P<0.05)。B组产妇的产褥感染及大出血发生率明显高于A组(P<0.05);两组产妇的子宫切除率差异无统计学意义。两组新生儿发生窒息及吸入性肺炎率比较差异无统计学意义;A组新生儿的黄疸发生率低于B组,A组新生儿的Apgar评分明显高于B组(P<0.05)。结论 剖宫产后再次妊娠选择阴道试产分娩方式可降低产妇分娩后发生并发症的发生率率,缩短住院时间,改善新生儿结局,因此,应积极鼓励符合阴道试产指征的产妇选择该分娩方式。
关键词: 剖宫产;再次妊娠;不同分娩方式;分娩结局
目前,剖宫产是临床当中解决产科合并症及难产问题的主要方式,该手术的广泛使用减少了胎儿窘迫情况的发生率,对提高产妇及新生儿分娩结局具有显著作用[1] 。近年来,随着二胎政策的不断普及,初产妇在接受剖宫产后选择二次妊娠的几率大大上升,在这种情况下选择何种科学安全的分娩方式便受到人们的广泛讨论。临床认为,经过剖宫产的产妇在正常的恢复情况下子宫瘢痕良好,可以采用顺产分娩方式,但部分医生专家也认为当前对于子宫瘢痕恢复程度的认定标准还有待明确,贸然采取顺产分娩方式存在子宫破裂的危险[2] 。基于此,本文对剖宫产后再次妊娠不同分娩方式及分娩结局进行了分析,现报道如下。
1 资料与方法
1.1 临床资料 选取本院2018年1月至2019年3月收治的经剖宫产分娩产妇204例作为研究对象,其中79产妇选择接受阴道试产并成功(A组),125产妇选择继续实施剖宫产手术并成功(B组)。A组中平均年龄(31.6±4.2)岁;平均孕周(38.7±2.2)周。B组中平均年龄(31.4±4.0)岁;平均孕周(38.2±2.9)周。两组患者临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核批准。
纳入标准:距上次剖宫产手术≥3年的产妇;所有产妇均对本研究知情并自愿签署知情同意书。排除标准:存在妊娠期合并症的产妇,如合并高血压、糖尿病等;头盆不对称的产妇;合并恶性肿瘤的产妇[3] 。
1.2 方法 阴道试产指征:单胎妊娠,无头盆骨部不对称等剖宫产指征,产妇及家属同意接受阴道试产,无分娩前子宫破裂,子宫下段瘢痕厚度>35 mm。剖宫产指征:上次剖宫产手术切口不详,符合产科手术指征[4] 。
1.3 观察指标 观察两组各分娩指标、产妇分娩结局及新生儿结局,其中新生儿分娩结局中的Apgar评分指标满分为10分,评分越高表示结局越好,主要包括有新生儿的肌张力、皮肤颜色、搏率、呼吸以及运动反射5项体征指标[5] 。
1.4 统计学方法 采用SPSS 22.0统计学软件进行数据分析,计量资料采用“x±s”表示,行t检验,计数资料采用[n(%)]表示,行X2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组各分娩指标比较 A组产妇的产程时间长于B组(P<0.05);A组产妇的产后出血量、住院时间及住院费用明显低于B组(P<0.05),见表1。
表1 两组各分娩指标比较

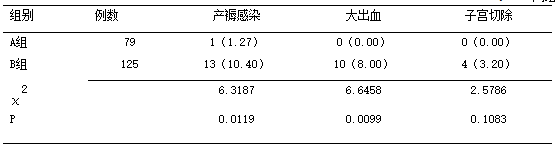
2.2 两组产妇分娩结局比较 B组产妇的产褥感染及大出血发生率明显高于A组(P<0.05);两组产妇的子宫切除率差异无统计学意义,见表2。
表2 两组产妇分娩结局比较
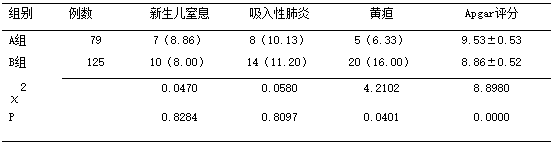
2.3 两组新生儿结局比较 两组新生儿发生窒息及吸入性肺炎率比较差异无统计学意义;A组新生儿的黄疸发生率低于B组,A组新生儿的Apgar评分明显高于B组(P<0.05),见表3。
表3 两组新生儿结局比较
3 讨论
据相关研究数据显示[6] ,近年来,剖宫产手术发生率逐年增加,且我国属于进行剖宫产手术较多的国家之一。一般情况下,剖宫产手术多被应用于妊娠合并症产妇以及难产产妇等高危类型的产妇,该手术的实施可有效的改善此类产妇及新生儿的分娩结局,此外,也存在有部分产妇因害怕自然分娩带给其的疼痛感而决定实施剖宫产手术,上述因素属于近些年来我国剖宫产手术率增加的主要原因[7] 。当前,随着我国二胎政策的逐渐落实,使得众多的经产妇发生再次妊娠的机率增加,随之需要经剖宫产分娩的产妇需要对再次分娩方式进行选择,目前,临床上对于该类产妇再次分娩后是否可以顺利进行自然的阴道分娩产生的争议较大。
自我国实施全面二胎政策以来,每年基本上会增加100万左右的再生育产妇,其中有近50%以上的再生育产妇存在剖宫产手术既往史,医学界保守派认为为考虑到经剖宫产分娩产妇发生妊娠的意外风险事件机率及降低其阴道分娩过程中的疼痛感等因素,会建议其继续考虑实施剖宫产手术,但是,近年来,不断有文献及临床经验证实,经剖宫产分娩产妇再次分娩选择经阴道分娩方式也具有一定的安全性[8] 。结合临床实际,由于产科手术当中存在较大风险,医患关系相对其他科室较为紧张,导致医疗纠纷也时常发生,因此在分娩方式的选择上,产科医生往往会略带倾向的为产妇建议进行剖宫产,该手术是一种效率快、安全度高、快速结束分娩过程及抢救胎儿生命的重要措施,但二次剖宫产过程中由于产妇腹腔存在一定的粘连情况,导致手术难度及复杂程度上升,由此会增加产妇发生严重性创伤及并发症的机率[9] 。
本研究中204例产妇,行阴道试产分娩方式的产妇人数为79例,占比为38.73%,;再次行剖宫产分娩方式的产妇人数为125例,占比为61.27%,说明经剖宫产分娩产妇再次分娩选择剖宫产分娩方式的几率较大。分娩指标显示,阴道试产产妇的产程长于剖宫产产妇,阴道试产产妇的产后出血量、住院时间及住院费用指标明显低于剖宫产产妇,提示,阴道试产分娩方式的实施将有效的降低产妇的产后出血量,缩短其住院时间及治疗费用,这就间接性的证明了经剖宫产分娩产妇再次分娩选择阴道分娩方式的安全性,但是需注意,在临床上不得对经剖宫产分娩产妇过分的强调阴道方面的优势,应结合其实际的胎位、胎儿体重等因素建议其选择最佳分娩方式,以提高其分娩质量及安全性。另外对于选择阴道分娩的产妇,应在分娩过程中密切的关注其产程及宫缩强度,并在分娩结束后立即给予产妇宫缩剂,使之保障该分娩方式的安全性[10] 。产妇分娩结局及新生儿结局显示,剖宫产产妇的产褥感染及大出血情况发生率明显高于阴道试产产妇(P<0.05);两组产妇的子宫切除率差异无统计学意义,提示,再分娩选择剖宫产手术后发生并发症的发生率相对较高。两组新生儿发生窒息及吸入性肺炎发生率比较差异无统计学意义;A组新生儿的黄疸发生率低于B组,A组新生儿的Apgar评分明显高于B组(P<0.05),提示,再分娩选择选择阴道试产可有效的提高新生儿的分娩预后情况,针对于上述研究结果,医护人员应对于无阴道试产禁忌证产妇尽可能的推荐自然分娩方式,若产妇接受此分娩方式后,应在其妊娠前加强对瘢痕子宫愈合情况的观察,若发现其存在有子宫破裂的可能时,应将分娩方式改为剖宫产,且在实施该分娩方式前做好产妇的孕前保健工作,帮助其顺利分娩[11] 。
综上所述,剖宫产后再次妊娠选择阴道试产分娩方式可降低产妇分娩后发生并发症的发生率,缩短住院时间,改善新生儿结局,因此,应积极鼓励符合阴道试产指征的产妇选择该分娩方式。
参考文献
[1] 王海红. 瘢痕子宫再次剖宫产与非瘢痕子宫剖宫产的临床对比[J].当代医学,2019,20(17):88-89.
[2] 刘淑玉,华永进.不同分娩方式对剖宫产后瘢痕子宫再次妊娠患者母婴结局的影响[J].实用妇科内分泌杂志,2019(6):45-46.
[3] 杨蓓蕾.不同分娩方式对剖宫产后瘢痕子宫再次妊娠患者及妊娠结局的影响[J].中国妇幼保健,2018,33(24):5716-5718.
[4] 曾新梅,刘丽群.瘢痕子宫女性二胎政策后再次妊娠意愿调查及不同分娩方式对母婴结局的影响分析[J].中国妇幼卫生杂志,2018,9(6):58-61.
[5] 郝绘丽.剖宫产后瘢痕子宫再次妊娠孕妇不同分娩模式的妊娠结局分析[J].医学理论与实践,2018,31(15):2306-2308.
[6] 罗权.自由体位分娩对自然分娩率和剖宫产率影响的临床分析[J].当代医学,2019,10(25):73-74.
[7] Iitani Y, Tsuda H, Ito Y, et al. Simulation Training Is Useful for Shortening the Decision-to-Delivery Interval in Cases of Emergent Cesarean Section[J]. Obstetrical and Gynecological Survey, 2019,74(1):3-5.
[8] 高世华.剖宫产后瘢痕子宫再次妊娠孕妇接受阴道试产的影响因素及不同模式分娩的妊娠结局分析[J].中国妇幼保健,2017,32(11):2341-2344.
[9] 张映平.剖宫产后瘢痕子宫再次妊娠分娩方式选择的研究[J].实用中西医结合临床,2017,17(04):41-43.
[10] 刘亦娜,燕美琴,李静,等.剖宫产后再次妊娠不同分娩方式对分娩结局的影响[J].全科护理,2017,15(9):1107-1109.
[11] 杨凯,吴冬.剖宫产术后再次妊娠的不同分娩方式和结局对比分析[J].中国妇幼保健,2016,31(23):4978-4980.
来源:当代医学
互联网药品信息服务资格证 (京)-经营性-2010-0046
产科网 Copyright © 2010www.obstetrics.cn. All Rights Reserved 京ICP备15060573号-14
产科网所刊载之内容仅用于学术交流目的。您从产科网上获取的信息不得直接用于诊断、治疗疾病及您的健康问题。
本站所有文章版权归原作者所有,转载仅为传播信息促进医学事业发展,如果我们的行为侵犯了您的权益,请及时与我们联系,我们将妥善处理该部分内容。





