ЦЪЙЌВњКѓдйДЮвѕЕРЗжУф
2010ФъЃЌWHOЖдбЧжоЕиЧј9ИіЙњМвгыЕиЧјЕФФИЖљНЁПЕЕїВщНсЙћЯдЪОЃЌжаЙњЦЪЙЌВњТЪИпДя46.2ЃЅЃЌУїЯдИпгкЭЌЦкбЧжоЙњМв27ЃЅЕФЦЪЙЌВњТЪЁЃЫцзХЦЪЙЌВњТЪЕФПьЫйЩЯЩ§ЃЌЦЪЙЌВњЪѕКѓдйДЮШбЩяФмЗёОвѕЕРЗжУфЕФЮЪЬтЃЌвбЪмЕНЙњФкЭтВњПЦвНбЇНчЕФИпЖШжиЪгЃЌЦЪЙЌВњКѓдйДЮШбЩявѕЕРЗжУф(vaginal birth after cesareanЃЌVBAC)ГЩЙІТЪвбДя60ЃЅЁЋ80ЃЅЁЃБОЮФОЭЦЪЙйВњКѓдйДЮШбЩявѕЕРЗжУфЮЪЬтзівЛМђвЊа№ЪіЃЌЯЃЭћв§Ц№СйДВЙЄзїепЕФЙизЂЃЌвдНЕЕЭЦЪЙЌВњТЪМАЯрЙиВЂЗЂжЂЕФЗЂЩњЁЃ
1 жиЪгЦЪЙЌВњЪжЪѕКѓдйДЮвѕЕРЗжУфЃЌНЕЕЭШбЩяВЂЗЂжЂ
здЩЯЪРМЭИФгУзгЙЌЯТЖЮКсЧаПкЦЪЙйВњКѓЃЌМгжЎТщзэЁЂЪфбЊЁЂПЙЩњЫиЕФгІгУЃЌЪЙЦЪЙЌВњЪѕЕФАВШЋадУїЯдЬсИпСЫЃЌЪжЪѕЕФгІгУЗЖЮЇгаЫљРЉДѓЁЃ1916ФъEdwar CraiginЕФЁАвЛДЮЦЪЙЌВњЃЌгРдЖЦЪЙЌВњЁБЕФГТЙцжїЕМСЫВњПЦвНбЇНчНќ70ФъЃЌзд1978ФъMerrillЕШЬсГіЁАЦЪЙЌВњЪжЪѕКѓВЂЗЧгРОУадЦЪЙЌВњИХФювдРДЁБЃЌГЂЪдVBACЕФШЫЪ§ж№НЅдіМгЃЌНќ30ФъЙњФкЭтДѓаЭВЁР§баОПжЄЪЕЃЌЦЪЙЌВњКѓдйДЮвѕЕРЗжУфЪЧЯрЖдАВШЋЕФЃЌГЩЙІТЪдк60ЃЅЁЋ80ЃЅЁЃЫљгаСйДВбаОПНсЙћжЄЪЕЃЌЦЪЙЌВњКѓдйДЮШбЩяЕФдаИОЪЧПЩвдЭЈЙ§вѕЕРЪдВњЕФЃЌЦЪЙЌВњЪЗВЛгІИУЪЧдйДЮЦЪЙЌВњЕФЪжЪѕжИеїЁЃ
гаЮФЯзЯдЪОЃЌбЁдёаджиИДЦЪЙЌВњ(elective repeat eesarean sectionЃЌERCS)ЃЌПЩдіМгЛМепНќЦкКЭдЖЦкВЂЗЂжЂЃЌЦфжазюГЃМћЕФНќЦкВЂЗЂжЂАќРЈВњКѓГібЊЁЂИЙЧЛдрЦїЫ№ЩЫЁЂЪѕКѓИаШОЁЂЯТжЋОВТіЫЈШћЕШЃЌбЯжиепЩѕжСЛсв§жТФИЖљЫРЭіЁЃЦЪЙЌВњЪѕЕФдЖЦкВЂЗЂжЂАќРЈТ§адИЙЭДЁЂХшЧЛдрЦї№ЄСЌЁЂЬЅХЬжВШыЁЂЧАжУЬЅХЬЁЂВЛдаВЛг§ЕШУїЯдИпгквѕЕРЗжУфЁЃЕЋНќЦкЃЌGuiseЕШДг900гржжЮФЯзжаЖдЦфжа203жжЮФЯззЪСЯНјааЗжЮіЃЌЖдERCSгыVBACЛМепНсОжНјааБШНЯЃЌНсЙћЯдЪОЃЌЫфзгЙЌЧаГ§ЁЂЪфбЊЗЂЩњТЪЁЂШызЁICUЗЂЩњТЪСНзщЛМепУЛгаВювьЃЌЕЋСНепдаВњИОЫРЭіТЪЗжБ№ЮЊ0.004ЃЅгы0.013ЃЅЃЌзгЙЌЦЦСбЗЂЩњТЪЗжБ№ЮЊ0.03ЃЅгы0.47ЃЅЃЌЮЇЩњЖљЫРЭіТЪЗжБ№ЮЊ0.05ЃЅгы0.13ЃЅЃЌСНзщзЪСЯБШНЯВювьгаЭГМЦбЇвтвхЃЌЬсЪОVBACЛМепЩЯЪіШ§ЯюВЂЗЂжЂгІжЕЕУВњПЦвНЪІжиЪгЁЃЫљвдЃЌдкзЂжиГЋЕМздШЛЗжУфЁЂХЌСІНЕЕЭЮвЙњЕФЦЪЙЌВњТЪЭЌЪБЁЂжиЪгдЄЗРVBACЕФВЂЗЂжЂЃЌБмУтГіЯжвЛЮЖЧПЕїзЗЧѓVBACГЩЙІТЪЃЌЖјКіЪгЦфбЯжиВЂЗЂжЂЧщПіЁЃ
2 VBACЪЪгІжЄгыНћМЩжЄ
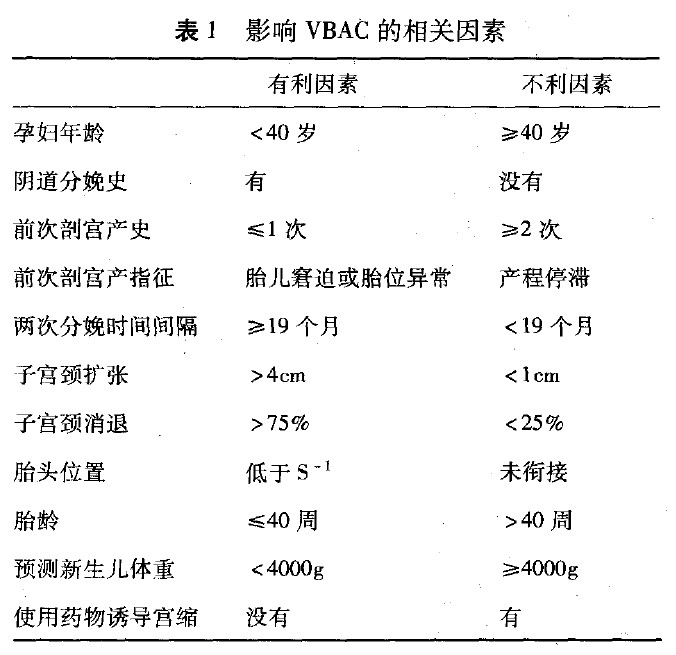
ЫфVBACЕФГЩЙІТЪИпДя60ЃЅЁЋ80ЃЅЃЌЕЋVBACбЁдёШдашвЊзаЯИЗжЮігыВЁЧщХаЖЯЁЃЮЊЬсИпVBACГЩЙІТЪгыЙцЗЖVBACСйДВЙЄзїЃЌ2004ФъУРЙњИОВњПЦбЇдК(American college of obstetricians and gynecologistsЃЌACOG)ЙЋВМСЫЖдVBACЕФСйДВжЮСЦжИФЯЃЌШЯЮЊвдЯТЧщПіЕФЛМепЪЪКЯвѕЕРЪдВњЃК(1)га1ДЮзгЙЌЯТЖЮКсЧаЦЪЙЌВњЪѕЃЌЪѕПкгњКЯСМКУЃЌЮоИаШОЁЃ(2)СйДВЯдЪОЙЧВњЕРе§ГЃЃЌЮоЭЗХшВЛГЦЁЃ(3)ЧАДЮЦЪЙйВњжИеїВЛИДДцдкЃЌгжЮДЗЂЯжаТЕФЦЪЙЌВњжИеїЁЃ(4)ЮобЯжиЕФШбЩяКЯВЂжЂМАВЂЗЂжЂЃЌЮоЦфЫћВЛЪЪгквѕЕРЗжУфЕФФкЭтПЦКЯВЂжЂДцдкЁЃ(5)ЮодйДЮзгЙЌЫ№ЩЫЪЗЃЌШчзгЙЌДЉПзЁЂзгЙЌМЁСіЬоГ§ЁЂзгЙЌЦЦСбЕШЁЃ(6)БОДЮШбЩяОрЧАДЮЦЪЙЌВњ19ИідТвдЩЯЁЃ(7)ВњЧАГЌЩљЙлВьдаИОзгЙЌЯТЖЮЮоАЬКлШБЯнЁЃ(8)ЛМепдИвтНгЪмЪдВњВЂСЫНтвѕЕРЗжУфКЭдйДЮЦЪЙЌВњЕФРћБзЁЃ(9)ОпгаНЯКУЕФвНСЦМрЛЄЩшБИвдМАЫцЪБЪжЪѕЁЂЪфбЊЁЂЧРОШЕФЬѕМўЁЃ
згЙЌЦЦСбЮЃЯеИпЕФЛМепВЛНЈвщвѕЕРЪдВњ(trial of laborЃЌTOL)ЃЌАќРЈдјааГЃЙцЦЪЙЌВњзнаЮЧаПкЛђTаЮЧаПкЛђЙуЗКОзгЙЌЕзЪжЪѕЃЛдјгазгЙЌЦЦСбВЁЪЗЃЛзшАвѕЕРЗжУфЕФФкПЦЛђВњПЦВЂЗЂжЂ(ШчЧАжУЬЅХЬЁЂЬЅЮЛвьГЃЕШ)ЃЛВЛОпБИЭтПЦвНЪІЁЂТщзэЪІЁЂзуЙЛЪ§СПвНЮёШЫдБЛђЩшЪЉЖјВЛФмЪЉааМБеяЦЪЙЌВњЪѕЁЃДЫжИФЯЕФЗЂВМКѓЃЌвбв§Ц№ЙњФкЭтВњПЦбЇепжиЪгЃЌВЂИљОнИУжИФЯжИЕМСйДВЃЌЕЋСйДВбаОПНсЙћЗЂЯжVBACЛМепгыERCSЛМепЯрБШНЯЃЌЫфдаВњИОНсОжЮоВювьЃЌЕЋЮЇЩњЖљЫРЭігыШызЁICUЗЂЩњТЪИпгкERCSЃЌЙњФкЭтСйДВзЪСЯНсЙћЬсЪОЃЌИіЬхЛЏбЁдёЦЪЙЌВњЛМепЗжУфЗНЪНЁЂМЬајНјвЛВНЬНЬжVBACЪЪгІжЄгыНћМЩжЄЪЧБивЊЕФЁЃМјгкгАЯьЦЪЙЌВњЛМепVBACЗжУфвђЫиМгЖрЃЌгазїепдкзЪСЯзмНсСйДВзЪСЯЛљДЁЩЯЭЦМіВЩгУЦЪЙЌВњЛМепЗжУфЗНЪНбЁдёЕФЯрЙивђЫиРДжИЕМСйДВЃЌМћБэ1ЁЃ
3 ЦЪЙЌВњЛМепбЁдёVBACЪБШбЩяЦкКЭЗжУфЦкЕФДІРэ
3.1 ЦЪЙЌВњКѓTOLЕФВњЧАзМБИгЩгк2004ФъACOGЙЋВМСЫЖдVBACЕФСйДВжЮСЦжИФЯРДдДЪ§ОнДѓЖрЮЊСйДВВЁР§ЖдееЃЌЫфгавЛЖЈСйДВжИЕММлжЕЃЌЕЋЯждкзЈМвШЯЮЊЁЃЦЪЙЌВњЛМепЗжУфЗНЪНдкВЮПМжИФЯЭЌЪБЃЌШдгІПМТЧЕБЕиЩчЛсЁЂШЫЮФгыЕБЕивНСЦЫЎЦНЁЃЫцЦЪЙЌВњММЪѕВЛЖЯИФНјЃЌЦЪЙЌВњЛМепбЯжиВЂЗЂжЂЗЂЩњТЪвбгаВЛЭЌГЬЖШНЕЕЭЃЌЕЋVBACЛМепзгЙЌЦЦСбЗЂЩњТЪШдНЯERCSЛМепИп(0.013ЃЅгы0.004ЃЅ)ЃЌзгЙЌЦЦСбЪЧЦЪЙЌВњЪѕКѓдйДЮШбЩяЗжУфЗНЪНбЁдёЪБгІжиЕуПМТЧЕФбЯжиВЂЗЂжЂЁЃЖјЧАДЮЦЪЙЌВњЪжЪѕЧаПкбЁдёМАЧаПкЛжИДЧщПіЪЧVBACЛМепзгЙЌЦЦСбЕФИпЮЃвђЫиЃЌЫљвдЃЌVBACЧАгІСЫНтЧАДЮЦЪЙЌВњЧаПкЕФЮЛжУКЭРраЭЁЃвЛАуПЩЭЈЙ§ЛиЙЫЧАДЮЦЪЙЌВњЪжЪѕМЧТМРДЛёШЁаХЯЂЁЃШєВЛФмЛёЕУаХЯЂЃЌдђЧАДЮЦЪЙЌВњЧаПкёЃКлЪгЮЊЁАВЛЯъЁБЁЃШєдаВњИОгазгЙЌМЁСіааЪжЪѕЬоç¨ЪЗЃЌвВгІИУЯъЯИМЧТМЁЃгЩгкЦЪЙЌВњКѓTOLЪЙгУЫѕЙЌЫиЛђЧАСаЯйЫив§ВњПЩФмдіМгзгЙЌЦЦСбЕФЗчЯеЃЌЙЪВњПЦвНЪІашЯђдаВњИОМАЦфМвЪєИцжЊМАЦфЖдФИЖљНсОжЕФгАЯьЁЃ
3.2 VBACЛМепДйНјЙЌОБШэЛЏКЭГЩЪь ЙЌОБГЩЪьЪЧв§ВњГЩАмЁЂВњГЬГЄЖЬЁЂЗжУфНјеЙЪЧЗёЫГРћЕФЙиМќЁЃжаЛЊвНбЇЛсИОВњПЦЗжЛсВњПЦбЇзщдк2008ФъжЦЖЈЕФЁАШбЩяЭэЦкДйЙЌОБГЩЪьгыв§ВњжИФЯ(ВнАИ)ЁБЃЌЕЋЮДжиЕуВћЪіVBACЛМепЕФв§ВњЗНЗЈЁЃФПЧАДйЙЌОБГЩЪьЕФЗНЗЈКмЖрЃЌАќРЈЪЙгУЫѕЙЌЫиЁЂFoleyФђЙмЁЂЧАСаЯйЫижЦМСЕШЗНЗЈЁЃ2005ФъМгФУДѓИОВњПЦбЇЛсЗЂВМСЫЦЪЙЌВњЛМепДйзгЙЌОБГЩЪьжИФЯЃЌПЩЙщФЩЮЊЃК(1)ЮовѕЕРЗжУфНћМЩжЄ(Ђђ-2B)ЁЃ(2)ПЊеЙVBACдаИОгІгІгаЯъЯИЦЪЙЌВњМАЪжЪѕЧаПкзДПіМЧТМ(1I-2B)ЁЃ(3)бЁдёгаЬѕМўЕФвНдК(Ђђ-2A)ЁЃ(4)гаДІРэНєМБзДПіЕФШЫдБ(Ђѓ-B)ЁЃ(5)30minФкзгЙЌЧаГ§ЪжЪѕЬѕМў(ЂѓC)ЁЃ(6)ГжајаФЕчМрЛЄЩшБИЁЂзгЙЌЦЦСбКѓНєМБДІРэЭХЖгЕШ(1I-2A)ЁЃ(7)ЫѕЙЌЫиЁЂЧАСаЯйЫигаЕМжТзгЙЌЦЦСбЗчЯеЃЌЪЙгУЧАгІзаЯИЦРЙР(Ђђ-2B)ЁЃ(8)ЕМФђЙмДйЙЌОБГЩЪьЯрЖдАВШЋ(Ђђ-2A)ЁЃ(9)Жргк1ДЮвдЩЯЦЪЙЌВњЛМепдкДйзгЙЌОБГЩЪьЪБЃЌгадіМгзгЙЌЦЦСбЗчЯеЃЌгІИќМгЙизЂ(Ђђ-2B)ЁЃ(10)ЦЪЙйВњЪжЪѕКѓАщЖрЬЅЁЂШбЩяЦкЬЧФђВЁЁЂПЩФмОоДѓЖљепВЛЪЧвѕЕРЗжУфНћМЩ(II-2B)ЁЃ(11)ЦЪЙЌВњЪжЪѕКѓl8ЁЋ24ИідТЃЌв§ВњПЩдіМгзгЙЌЦЦСбЗчЯе(1I-2B)ЁЃДЫжИФЯжЕЕУНшМјЁЃ
3.3 VBACгыЗжУфеђЭД VBACВЂВЛЪЧгВФЄЭтТщзэ(epidural anesthesia)ЕФНћМЩжЄЃЌГфЗжЛКНтЬлЭДПЩвдЙФРјИќЖрШбЩяИОХЎбЁдёTOLЁЃЫцзХаТЕФТщзэеђЭДММЪѕШчбќТщгВФЄЭтСЊКЯзшжЭ(CSE)КЭаТЕФвЉЮяШчТоппПЈвђ(ropivacaine)МАжЌШмадАЂЦЌРрвЉШчЪцЗвЬЋФс(sufentanil)ЕФгІгУЃЌЬсИпСЫЗжУфеђЭДЫЎЦНЃЌЖјЧвЖдВњИОЕФбЊбЙЁЂЙЌПкРЉеХЕФЫйЖШКЭдЫЖЏЩёОзшжЭИїЗНУцгАЯьНЯаЁЃЌТњзуећИіВњГЬЕФашвЊЃЌЭЌЪБгжВЛдіМгЦЪЙЌВњТЪЁЃбќТщгВФЄЭтСЊКЯзшжЭ(CSE)БШгВФЄЭтТщзэЦ№аЇПь(2ЁЋ5min vsЃЎ15ЁЋ20min)ЁЃ
3.4 ЗжУфЦкЕФДІРэ ЕБПЊЪМздШЛЗжУфЪБЃЌИјгшСЌајЕчзгЬЅаФМрЛЄЃЌЙлВьЬЅЖљКЭЗжУфНјеЙЪЧЗёе§ГЃЃЌОЏЬшВЂОЁдчЗЂЯжЯШеззгЙЌЦЦСбЕФеїЯѓКЭМАЪБДІРэЁЃвђзгЙЌЦЦСбЪЧЦЪЙЌВњКѓTOLзюбЯжиВЂЗЂжЂЃЌвЛЕЉЗЂЩњЃЌДІРэРЇФбЃЌЮЃМАдаВњИОМАЬЅЖљЩњУќЃЛЕМжТЦфЗЂЩњЕФвђЫиАќРЈЙЃзшадФбВњЁЂёЃКлзгЙЌЁЂзгЙЌЪеЫѕвЉЮяЪЙгУВЛЕБКЭВњПЦЪжЪѕЫ№ЩЫЕШЁЃвЛЕЉЗЂЩњЃЌНЈвщДІРэЗНЗЈШчЯТЃКЯШеззгЙЌЦЦСбЃЌгІСЂМДвжжЦзгЙЌЪеЫѕ(МЁзЂппЬцрЄ100mg)ЃЌЛђОВТіШЋЩэТщзэЃЌСЂМДааЦЪЙЌВњЪѕЁЃЕБЗЂЩњзгЙЌЦЦСбЃЌдкЪфвКЁЂЪфбЊЁЂЮќбѕКЭЧРОШанПЫЕФЭЌЪБЃЌЮоТлЬЅЖљЪЧЗёДцЛюОљгІОЁПьЪжЪѕжЮСЦЁЃзгЙЌЦЦСбЧаПкећЦыЁЂЮоИаШОепЃЌааЦЦПкаоВЙЪѕЃЛЯрЗДЃЌЦЦПкДѓЁЂВЛећЦыЁЂгаУїЯдИаШОепЃЌгІаазгЙЌДЮШЋЧаЪжЪѕЃЛШєЦЦПкРлМАЙЌОБепЃЌПЩПМТЧаазгЙЌШЋЧаГ§ЪѕЁЃ
ШчЙћЦЪЙЌВњЪжЪѕКѓTOLЪЇАмЪБЃЌЦфзгЙЌЦЦСбЁЂзгЙЌЧаГ§ЁЂЪфбЊашвЊЁЂзгЙЌФкФЄбзКЭЪжЪѕЫ№ЩЫЗЂЩњТЪЕШОљЩ§Ип(P<0.01) ЁЃОПЦфдвђгавдЯТМИЕуЃКВњИОЫцзХВњГЬЕФбгГЄЃЌЬхСІЯћКФЕМжТЛњЬхгІМЄФмСІЯТНЕЃЛзгЙЌЯТЖЮГЄЪБМфЪмЬЅЯШТЖбЙЦШЃЌЕМжТзщжЏЫЎжзЁЂЙ§ЩьЃЌгАЯьзгЙЌЦНЛЌМЁЪеЫѕЃЛДІгкЕкЖўВњГЬЪБЬЅЭЗЩюШыЙЧХшЃЌШєЧаПкЙ§аЁЛђепЮЛжУЙ§ИпЃЌОљПЩдьГЩЧаПкЫКСбЃЌбЯжиепПЩЫ№ЩЫжмЮЇзщжЏШчзгЙЌбЊЙмКЭЪфФђЙмЕШЃЛВњГЬбгГЄЁЂЗДИДвѕЕРМьВщвВЪЙЪжЪѕжаЮлШОЛњЛсдіДѓЁЃ
СэЭтЃЌЖдЬЅЖљЖјбдЃЌНјШыЕкЖўВњГЬКѓЃЌЬЅЭЗНјШыЙЧХшЕФЪБМфЙ§ГЄЃЌЖрКЯВЂЬЅЭЗбЯжиБфаЮЃЌЪжЪѕжаШЁГіЬЅЭЗРЇФбЃЌвздьГЩЬЅЖљЫ№ЩЫЁЃ
ШєЦЪЙЌВњКѓTOLЪЇАмЃЌКмЖрВЂЗЂжЂФбвдБмУтЃЌвђДЫдЄЗРИќЮЊЙиМќЁЃВњЧАе§ШЗЦРЙРВЁЧщЃЌКЯРэбЁдёЗжУфЗНЪНЁЃЕБЕкЖўВњГЬЦЪЙЌВњВЛПЩБмУтЪБЃЌе§ШЗбЁдёзгЙЌЧаПкЮЛжУЃЌЪЙгУе§ШЗЗНЗЈШУЬЅЭЗЭЫГіЙЧХшЃЌБмУтзгЙЌЯТЖЮЫКСбЁЃВњКѓКЯРэЪЙгУЫѕЙЌМСКЭПЙИаШОжЮСЦЃЌОљПЩМѕЩйВњКѓВЂЗЂжЂЕФВњЩњЁЃ
4 Нсгя
ЬсГЋвѕЕРЗжУфЃЌПижЦКУЕквЛДЮЦЪЙЌВњЕФжИжЄЃЌЬсИпЦЪЙЌВњКѓTOLЗжУфТЪЃЌПЩМѕЩйдйДЮЦЪЙЌВњЪѕИјЛМепДјРДЕФИїжжЗчЯеКЭВЂЗЂжЂЃЌМАМѕЩйЛМепЕФОМУИКЕЃЁЃЕЋTOLЙ§ГЬжаЃЌашбЯУмМрВтФИЖљЧщПіЃЌМАЪБЗЂЯжЬЅЖљОНЦШЁЂзгЙЌГібЊЁЂЯШеззгЙЌЦЦСбЕШВЂЗЂжЂЃЌВЂгшЖджЂДІРэКЭЧРОШЃЌБмУтВЛСМЕФШбЩяНсОжЁЃ
ЛЅСЊЭјвЉЦЗаХЯЂЗўЮёзЪИёжЄ ЃЈОЉЃЉ-ОгЊад-2010-0046
ВњПЦЭј Copyright © 2010www.obstetrics.cn. All Rights Reserved ОЉICPБИ15060573КХ-14
ВњПЦЭјЫљПЏдижЎФкШнНігУгкбЇЪѕНЛСїФПЕФЁЃФњДгВњПЦЭјЩЯЛёШЁЕФаХЯЂВЛЕУжБНггУгкеяЖЯЁЂжЮСЦМВВЁМАФњЕФНЁПЕЮЪЬтЁЃ
БОеОЫљгаЮФеТАцШЈЙщдзїепЫљгаЃЌзЊдиНіЮЊДЋВЅаХЯЂДйНјвНбЇЪТвЕЗЂеЙЃЌШчЙћЮвУЧЕФааЮЊЧжЗИСЫФњЕФШЈвцЃЌЧыМАЪБгыЮвУЧСЊЯЕЃЌЮвУЧНЋЭзЩЦДІРэИУВПЗжФкШнЁЃ





