妊娠合并肺动脉高压患者的妊娠结局分析
【摘要】目的 探讨妊娠合并肺动脉高压(PAH)患者的妊娠结局。方法2007年1月一2011年3月北京安贞医院妇产科共收治妊娠合并PAH患者103例,对其临床资料进行回顾性分析。结果(1)PAH程度及心功能:103例妊娠合并PAH患者中,先天性心脏病92例,风湿性心脏病11例;根据心脏彩超检测PAH的结果分为轻度PAH 34例,中度PAH 22例,重度PAH 47例;心功能I级21例(20.4%,21/103),Ⅱ级44例(42.7%,44/103),Ⅲ级27例(26.2%,27/103),IV级11例(10.7%,11/103)。重度PAH患者心功能Ⅲ、Ⅳ级者明显多于轻、中度PAH患者,两者比较,差异有统计学意义(P<0.05)< span="">。(2)分娩方式:103例妊娠合并PAH患者中,孕足月分娩(44例)和早产(23例)共计67例,其中63例(94%,63/67)行剖宫产术终止妊娠,4例阴道分娩。36例(35.0%,36/103)行人工流产术,重度PAH患者的医源性流产率(47%,22/47)显著高于轻度及中度PAH患者[分别为29%(10/34)及18%(4/22)],分别比较,差异均有统计学意义(P<0.05)< span="">。(3)围产儿结局:新生儿足月分娩44例(42.7%,44/103),轻、中度PAH患者的足月新生儿分娩率[分别为80%(20/25)和14/17]显著高于重度PAH患者(40%,10/25),分别比较,差异有统计学意义(P<0.05)< span="">;重度PAH患者的新生儿早产率(60%,15/25)显著高于轻、中度PAH患者[分别为20%(5/25)和3/17],两者比较,差异有统计学意义(P<0.05)< span="">。新生儿窒息4例。轻、中、重度PAH患者新生儿出生体质量分别为(3071±443)、(2910±619)、(2381±589)g,重度PAH患者明显低于轻、中度PAH患者,差异均有统计学意义(P<0.05)< span="">。(4)死亡率:103例PAH患者中死亡9例(8.7%,9/103),均为重度PAH患者。结论妊娠合并PAH是产科的严重合并症。轻度PAH心功能耐受者可延长孕周至足月;中度PAH患者可在严密监护下继续妊娠,以剖宫产术分娩为宜;重度PAH患者不宜妊娠,妊娠后死亡率高。
【关键词】妊娠并发症;高血压,肺性;妊娠结局
妊娠合并心脏病是产科严重合并症之一,占非直接产科死因的第1位,占所有妊娠的1%~3%和总孕产妇死亡的10%~15%[1]。肺动脉高压(pulmonary arterial hypertension,PAH)是一种较严重的肺血管疾患,可由多种心、肺血管疾病引起。PAH包括原发性PAH和继发性PAH,PAH合并妊娠时,由于妊娠期血流动力学的明显改变,将导致孕妇心脏负荷增加,容易导致心功能衰竭,严重威胁孕妇和胎儿的生命安全。为探讨妊娠合并PAH患者的妊娠结局,本研究对103例妊娠合并PAH患者的临床资料进行回顾性分析,现将结果报道如下。
资料与方法
一、资料来源
2007年1月一2011年3月北京安贞医院妇产科共收治妊娠合并PAH 患者103例,患者年龄17~37岁,平均年龄(27±5)岁。其中先天性心脏病92例,风湿性心脏病11例,均为继发性PAH。103例患者中初产妇85例,经产妇18例;轻度PAH患者34例,其中9例患者孕前接受了心脏修补手术(包括5例二尖瓣置换或球囊扩张术,2例法洛四联症根治术,2例房问隔、室间隔修补术);中度PAH患者22例,其中1例患者孕前行室间隔修补术,1例孕32周行二尖瓣球囊扩张术;重度PAH患者47例,除2例患者孕前行室间隔修补术(其中1例仍有残余漏)外,余45例均未行心脏手术治疗。9例重度PAH患者死亡,均未行常规产检,其中5例为Eisenmenger综合征患者。
二、方法
对103例妊娠合并PAH患者的临床资料进行回顾性分析。(1)PAH诊断及心功能分级:PAH诊断采用心脏彩超、心电图、24 h动态心电图、心肌酶学、肌钙蛋白和心功能检测等,必要时拍摄x线胸片。以肺动脉收缩压≥30 mm Hg(1 mm Hg=0.133 kPa)作为诊断标准。心功能分级采用美国纽约心脏病学会(NYHA)制定的心功能分级法。(2)PAH程度:根据心脏彩超三尖瓣反流差间接估测肺动脉收缩压,分为轻度(30~49 mm Hg)、中度(50~79 mm Hg)、重度(≥80 mm Hg)。
三、统计学方法
应用SPSS 17.0软件进行数据处理。计量资料的比较采用方差分析,率的比较均采用χ2检验。
结果
一、心脏病的种类、PAH程度及心功能分级
1.心脏病的种类:103例妊娠合并PAH患者中,风湿性心脏病11例(10.7%,11/103),其中轻度PAH患者5例(5/11),中、重度PAH患者6例(6/11);先天性心脏病92例(89.3%,92/103),其中的中、重度PAH患者63例(68%,63/92)。
2.PAH程度:103例妊娠合并PAH患者均为继发性PAH,包括轻度PAH 34例(33.0%,34/103),中度PAH 22例(21.4%,22/103),重度PAH 47例(45.6%,47/103)。
3.心功能分级:103例妊娠合并PAH患者中,心功能I级2l例(20.4%,21/103),Ⅱ级44例(42.7%,44/103),Ⅲ 级27例(26.2%,27/103),Ⅳ级11例(10.7%,11/103)。重度PAH患者心功能Ⅲ 、Ⅳ级者明显多于轻、中度患者,两者比较,差异有统计学意义(P<0.05)< span="">。轻度PAH患者心功能I、Ⅱ级30例(88%,30/34),中度PAH患者心功能I~Ⅲ级20例(91%,20/21),重度PAH患者心功能Ⅱ ~Ⅳ级者共46例(98%,46/47)。
二、妊娠结局
1.分娩方式:103例妊娠合并PAH患者中,孕足月分娩44例,早产23例,两者共计67例,其中4例(6%,4/67)足月后经阴道分娩,包括2例轻度PAH,1例中度PAH,1例重度PAH(该患者入院时宫口已开全,产钳助娩,胎儿出生后窒息,产妇死亡);63例(94%,63/67)行剖宫产术终止妊娠,均为硬膜外阻滞麻醉。36例(35.0%,36/103)行医源性人工流产术,其中3例为中期引产,18例负压吸引人工流产术,15例行剖宫取胎术。重度PAH患者的医源性流产率显著高于轻度及中度PAH患者,分别比较,差异有统计学意义(P<0< span="">.05)。见表1。

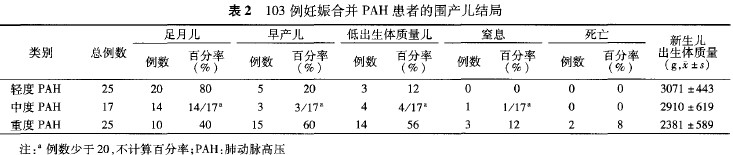
2.围产儿结局:新生儿足月分娩44例(42.7%,44/103),轻、中度PAH患者的足月新生儿分娩率显著高于重度PAH患者,分别比较,差异有统计学意义(P<0.05)< span="">;早产23例(22.3%,23/103),重度PAH患者的新生儿早产率显著高于轻、中度PAH患者,分别比较,差异有统计学意义(P<0.05)< span="">。新生儿窒息4例,死产2例(均为重度PAH患者)。低出生体质量儿发生率在轻、中、重度PAH患者中分别比较,差异均有统计学意义(P<0.05)< span="">。各组PAH患者的新生儿平均出生体质量,两两比较,差异均有统计学意义(P<0< span="">.05)。见表2。
3.死亡率:103例PAH 患者中死亡9例(8.7%,9/103),均为重度PAH患者(3例发生PAH危象);轻、中度PAH中无死亡患者,与重度PAH比较,差异有统计学意义(P<0.05)< span="">。其余94例患者在严密监护、病情稳定出院。
4.心脏手术患者的结局:103例妊娠合并PAH患者中,13例患者孕前或孕晚期行心脏手术治疗[6例二尖瓣置换或球囊扩张术,5例房间隔和(或)室间隔修补术,2例法洛四联症根治术]。其中10例≥38孕周行子宫下段剖宫产术终止妊娠;1例足月经阴道分娩;2例重度PAH孕前行室间隔修补术,其中1例仍有残余漏,孕28周时因心功能不能耐受妊娠而终止妊娠,另1例孕36周时剖宫产术终止妊娠。12例获得良好母儿结局。
讨论
一、PAH的诊断标准与分类
PAH可由多种心、肺血管疾病引起,常以肺动脉收缩压≥30 mm Hg作为诊断标准。临床上PAH分为原发性和继发性,原发性PAH是指不能解释或未知原因的PAH,其病理改变为动脉中层肥厚,内膜增生及丛状损害致肺血管管腔狭窄、闭塞,发生率大约为1/100万,女性发病较男性多4~5倍,可发生于任何年龄,但多发于年轻及育龄期妇女[2]。继发性PAH的病因很多,包括先天性心脏病、风湿性心脏病、胸廓及肺部疾病、肺血管疾病等。PAH是上述疾病发展的最终病理生理过程。本研究中103例患者均为继发性PAH,11例继发于风湿性心脏病,92例继发于先天性心脏病。继发于先天性心脏病患者的中、重度PAH比例较高,可能与其病程相对较长,心脏功能、结构损害较大有关。103例患者中,13例孕前或孕晚期行心脏手术治疗,大多获得了较为满意的妊娠结局。表明,PAH患者如心脏疾患可行手术治疗、且心脏外科手术疗效满意,将会显著减少妊娠过程中心血管疾病的发生,并能改善孕妇和胎儿的预后。本研究中,1例中度PAH患者自然分娩,也提示心脏手术后的轻、中度PAH患者自然分娩安全性较术前提高。未妊娠的心脏疾病患者如有手术矫正心脏结构及功能可能的,应先行手术治疗后再考虑妊娠。本研究孕前或孕晚期行心脏手术的轻、中度PAH患者均于孕足月剖宫产术或自然分娩,从而获得了良好的母儿结局。
二、妊娠期血流动力学改变对PAH的影响
妊娠期和产褥期的血流动力学改变对心脏病伴PAH患者有严重的不利影响。正常情况下,妊娠期心输出量增加30%~50%,血容量增加40%~50%,氧耗量增加20%,全身外周血管阻力降低[3]。这些改变可进一步增高肺动脉压力,致患者症状加重,甚至发生心功能衰竭。因此,妊娠合并PAH患者应于妊娠前、早孕期由有经验的心内科和产科医师共同评估心功能,以决定是否适合妊娠,能否继续妊娠。随着外周血管阻力下降,室间隔或房间隔缺损、动脉导管未闭等心脏病伴PAH患者有血流右向左分流的可能,可引起Eisenmenger综合征的发生[4],从而加重原先已有的缺氧;反过来,缺氧又会加重肺血管收缩,最终增加孕产妇死亡的危险性。Eisenmenger综合征患者妊娠后死亡率很高,可达60%,故对于这类患者应禁忌妊娠,若发现妊娠应尽可能及早终止。有学者研究表明,对于所有妊娠合并PAH患者尤其是病因为Eisenmenger综合征的患者,晚诊断、晚治疗都是患者死亡的独立高危因素,应在孕早期将患者收入院进行监测和治疗,尽量做到早诊断并及时进行有效的孕期动态监测,观察病情的发展情况,完善心功能评估,这样能明显改善孕产妇的预后。第二产程中孕妇伴有疼痛、焦虑、体内儿茶酚胺水平增加及子宫收缩等变化,也可导致血流动力学改变。整个分娩过程耗氧量增加10倍,随着分娩过程心搏出量和心率增加,心输出量也明显增加[3]。产后由于腔静脉压下降,可以立即发生一过性静脉回流增加,可导致心室充盈压、心搏出量及心输出量增加从而加重PAH。肺动脉压力急剧增高,达到或超过主动脉水平,引发严重的低血压及低氧血症,可导致PAH危象的发生。本研究死亡患者中,有3例系剖宫产术后2~3 d由于呕吐、咳嗽、排便而诱发PAH危象,出现心、肺、脑多系统的衰竭,经积极抢救无效死亡。因此,分娩后应加强观察与护理,避免任何微小刺激如气管吸引、咳嗽、呕吐、大便干燥等,产后初期给予镇静,预防躁动,在一定程度上可以减少这类患者的死亡。47例重度PAH患者人院后,由本院多学科专家组成的治疗小组进行治疗,密切观察肺动脉压力变化,通过超声心动图或放置肺动脉测压管、漂浮导管连续监测肺动脉压力,当肺动脉压力接近或大于体循环的1/2时,终止妊娠,此前可给予吸氧、低分子肝素、西地那非等药物控制PAH,剖宫产术中及术后可使用扩血管药物,争取将肺动脉压力控制在体循环的1/3以下,预防PAH危象的发生。9例死亡患者入院时心功能状况已非常恶化,其余38例重度患者均病情稳定出院。36例医源性流产患者中,22例因原有心脏病加重而终止妊娠,22例早产患者中,20例因心功能恶化提前终止妊娠。这也使得中、重度PAH患者的医源性流产率显著高于轻度PAH患者。
三、PAH对妊娠的影响
PAH患者妊娠期易发生低氧血症,可影响胎儿生长发育,甚至出现宫内窘迫及新生儿窒息、死亡。文献报道的低出生体质量儿及早产儿的发生率较高,分别为40%及28%~57%[6],新生儿窒息率约15%。PAH患者分娩期出现低氧血症可导致宫缩乏力,常引起产程延缓、停滞、产后出血。本研究中发生早产23例,发生率为34%;出现新生儿窒息4例,其中3例为重度PAH;分娩低出生体质量儿21例,其中l9例为早产儿,1例为重度PAH足月儿。本研究中低出生体质量儿及新生儿窒息的发生率(分别为31%及6%)均低于文献报道[6]。
四、终止妊娠的时间及方式
妊娠合并PAH患者是否可以继续妊娠,应根据心功能状况、PAH程度、孕周等综合分析。轻度PAH者孕期可动态监护,积极预防和治疗并发症,心功能耐受者可延长至足月,可经阴道分娩。中度PAH者,应积极争取延长孕周至32周或胎儿成熟,以获得良好的围产结局。孕期监护中一旦病情恶化,应及时终止妊娠,选择剖宫产术为宜。重度PAH患者则不宜妊娠,一旦妊娠应立即终止。孕早期可选择负压吸引术,孕中期可行钳刮术、剖宫取胎术终止妊娠,孕晚期应选择子宫下段剖宫产术终止妊娠。这样可缩短血流动力学剧烈变化的时间,减轻宫缩、疼痛、分娩等因素缩引起的耗氧量增加的问题
参考文献
[1]Ar~eh JM,Baird SM.Cardiac disease in pregnancy.Crit Care Nurs Q,2006,29:32-52.
[2] Rubin IJ.Pulmonary arterial hypertension.Proc Am Thorac s0c,2006,3:111―115.
[3]Wise RA,Polito AJ,Krishnan V.Respiratory physiologic changes in pregnancy.Immunol Allergy Clin North Am ,2006,26:1-12.
[4]高大中,陈庆伟.妊娠心脏病学.北京:科学出版社,2001:156.
[5] Yentis SM.Steer PJ,Plaat F. Eisenmenger S syndrome in Pregnane) .Martial and fetal mortality in the 1 990s.Br J Obstet Gynecol,1998,105:912-922.
[6]林建华,赵伟秀,苏或,等.妊娠合并心脏病伴肺动脉高压患者的妊娠结局.中华妇产科杂志,2006,41:99―102.
互联网药品信息服务资格证 (京)-经营性-2010-0046
产科网 Copyright © 2010www.obstetrics.cn. All Rights Reserved 京ICP备15060573号-14
产科网所刊载之内容仅用于学术交流目的。您从产科网上获取的信息不得直接用于诊断、治疗疾病及您的健康问题。
本站所有文章版权归原作者所有,转载仅为传播信息促进医学事业发展,如果我们的行为侵犯了您的权益,请及时与我们联系,我们将妥善处理该部分内容。





