我国预防乙型肝炎病毒母婴传播的成就和挑战
乙型肝炎病毒( HBV)感染孕妇将病毒传给其子女,即母婴传播,是我国慢性HBV感染的主要原因。接种乙型肝炎疫苗是预防HBV感染最有效的措施,在各级政府重视下,经广大医务人员和全社会的努力,我国绝大部分新生儿第1针疫苗及时接种率>90%,控制HBV感染取得了巨大成就,但如何进一步减少HBV母婴传播仍存在挑战。
一、成就
1.免费接种乙型肝炎疫苗和乙型肝炎免疫球蛋白:我国自20世纪70年代从乙型肝炎表面抗原( HBsAg)阳性血浆纯化HBsAg,开始研发血源乙型肝炎疫苗,于20世纪80年代中期成功后开始广泛使用。1992年提出了对所有新生儿接种乙型肝炎疫苗的预防策略。2000年后我国不再使用血源疫苗,而使用重组疫苗,主要为重组酵母疫苗。2002年开始提供免费疫苗,2005年起免收所有费用。自2011年起各省区陆续为HBsAg阳性母亲的新生儿提供免费的乙型肝炎免疫球蛋白( HBIG),为进一步降低母婴传播提供了保证。自2013年起我国不再生产每剂5 μg HBsAg的疫苗,所有新生儿和婴幼儿均使用每剂10 μg的疫苗。此外,我国还生产重组CHO细胞乙型肝炎疫苗。
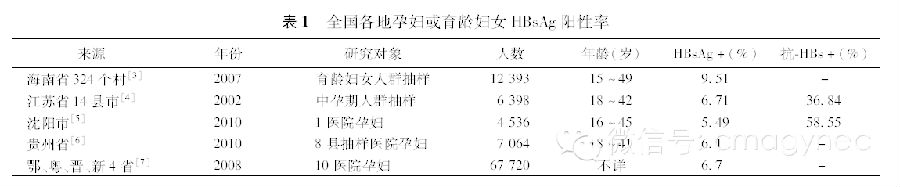
2.孕妇和育龄妇女HBsAg阳性率的下降:了解孕妇或育龄妇女的HBsAg阳性率,对评估HBV感染高危人群具有重要意义。我国早年普通人群HBsAg阳性率约10%,女性略低于男性。近年来,各地学者对孕妇和育龄妇女HBsAg阳性率进行了调查(表1),HBsAg阳性率较以前明显下降,其中海南省虽高达9.51%,但显著低于原来的16.54%。此外,孕妇人群对HBV的免疫力明显升高,抗-HBs阳性率达36.8%-58.6%。
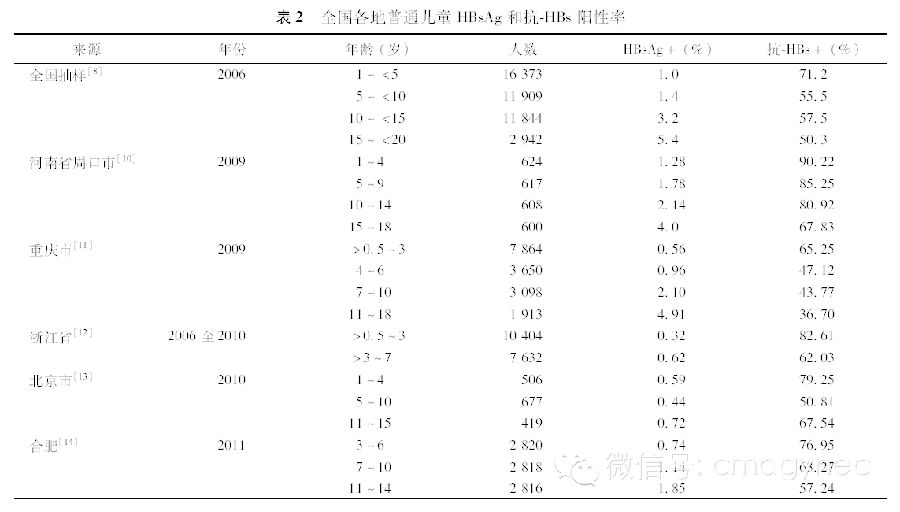
3.普通儿童人群HBsAg阳性率下降:使用乙型肝炎疫苗前,我国5岁以下的儿童HBsAg阳性率达B.86%,5-10岁儿童高达9.13%-12.62%。随着乙型肝炎疫苗的广泛应用,HBV感染率明显下降。2006年在1-<5岁和5-<10岁的儿童中,hbsag阳性率分别为l%和1.4%。表2显示,尽管各地儿童人群hbsag阳性率不一,但都明显下降,而抗一hbs阳性率明显提高。此外,在江苏省328例母亲hbsag阴性的5-7岁儿童中均无慢性感染。< span="">
4.高危儿童HBsAg阳性率下降:HBsAg阳性产妇的新生儿和婴幼儿是感染高危人群,如果不采取预防措施,HBeAg阴性和阳性母亲的子女感染率可分别达10% -30%种70%-90%。因此,感染高危新生儿必须在出生12h内注射HBIG,并接种第1针乙型肝炎疫苗,1和6个月龄分别接种第2和第3针疫苗。我国近年来实际临床应用的保护效果见表3,HBsAg阳性而HBeAg阴性母亲的子女感染率仅0-0.16%,HBeAg阳性母亲的子女感染率约5%-12%。这些结果与中国台湾地区以及美国报道结果基本一致。

5.不恰当的预防措施得到逐步纠正:我国自1995年起的10余年时间内,大量报道了对HBsAg阳性孕妇孕晚期每月使用HBIG 200-400 IU,能够减少母婴传播,并且该方法普遍用于临床,但这些研究的对照组婴幼儿HBV感染率达15% -45%,明显高于表3中经正规预防后的感染率,高度提示这些新生儿没有正规预防。理论上,该方法不可能减少母婴传播,实际研究也证明,该方法没有减少母婴传播的作用。剖宫产和人工喂养也曾作为减少HBV母婴传播的有效措施,而研究证明,剖宫产和人工喂养都不能减少母婴传播。目前这些不恰当干预逐渐减少,大部分医务人员已不再采用孕晚期孕妇使用HBIG预防母婴传播。
二、挑战
尽管我国普通人群HBsAg阳性率已降至7.18%,1-5岁阳性率已降为1%,但以华人为主的新加坡18-30岁人群已降至1.1%,1-17岁的儿童阳性率仅0.3%。中国台湾地区1-10岁儿童阳性率仅0.5%。这提示,我国儿童HBsAg阳性率仍有下降空间。我国HBsAg阳性母亲的儿童发生感染的重要原因是预防措施落实不当。为进一步减少感染高危新生儿和婴幼儿的母婴传播,特别是预防HBeAg阳性母亲的母婴传播,我们必须加强以下几个方面的工作。
1.进一步普及正确预防HBV母婴传播的相关知识:合理预防HBV母婴传播,需要掌握正确的相关知识。目前,我国医务工作者对相关知识掌握尚不够,高达83%的医务人员误认为HBV感染母亲不能母乳喂养。部分人员错误地将脐带血HBsAg阳性或者HBV DNA阳性作为官内感染的诊断标准。对此,中华医学会妇产科学分会产科学组发布了预防HBV母婴传播的临床指南,并将在各级医疗保健单位进行推广,这将促进相关知识的普及。此外,我国HBsAg阳性孕妇对正确预防母婴传播的相关知识以及政府免费提供预防保护的政策普遍了解不够,特别是一些孕妇刻意隐瞒病史,造成新生儿未能获得正规预防而感染。
2.加强农村和边远地区预防措施的落实:我国大中城市和经济发达地区对HBsAg阳性孕妇的新生儿预防措施落实较好,而农村和边远地区欠佳。对贵州4个少数民族的调查显示,医院出生的新生儿首针疫苗及时接种率仅60.14%,家庭出生的新生儿及时接种率仅11.36%。贵州8个县医院出生于HBsAg阳性母亲的新生儿HBIG使用率仅13.4%。云南全省2 765例HBsAg阳性孕妇的子女HBIG使用率仅68.97%,HBeAg阳性孕妇的子女使用率仅63. 89%。这些预防措施落实欠缺,导致农村和边远地区儿童的慢性感染率高于城市。辽宁某偏远地区家庭分娩的儿童HBsAg阳性率高达4.03%。因此,如何落实广大农村和边远地区的正规预防措施是一个巨大的挑战。
3.进一步完善早产儿和新生儿患病者的预防接种:临床上普遍存在因担心引起早产儿或患病新生儿不良反应而延迟使用HBIG和乙型肝炎疫苗的情况。研究显示,影响疫苗首针及时接种率的原因之一是因为早产或新生儿疾患,部分免疫预防失败的感染儿童,是因为早产或新生儿疾患而没有及时接种乙型肝炎疫苗,甚至没有注射HBIG,因此,需加强对这部分感染高危新生儿的正确预防接种。我国指南已经明确针对这部分高危新生儿的详细预防接种方法。HBIG除了非常罕见的轻微过敏外,几乎无不良反应,无论是早产儿还是患病新生儿,均可使用。
4.进一步研究孕期抗病毒治疗和新的预防措施:孕妇HBsAg阳性而HBeAg阴性时,其新生儿经正规免疫预防,慢性感染率0-<1%(表3),因此,对HBeAg阴性的感染孕妇,无需以减少母婴传播为目的的抗病毒治疗。孕妇HBeAg阳性时,易发生母婴传播,主要原因是其高载量病毒,HBeAg阳性孕妇血清HBV DNA达7 400log拷贝或8 100 logIU/L。因此,如何降低HBeAg阳性孕妇的子女的母婴传播,仍值得进一步研究。抗病毒治疗能降低HBV载量,理论上可减少母婴传播。近期也有研究报道,孕晚期口服替比夫定、拉米夫定或替诺福韦,能减少甚至完全阻断母婴传播,这似乎支持孕晚期抗病毒治疗,目前国内也有这种趋势。然而,孕期抗病毒治疗的利弊仍有待于进一步研究,原因如下:(1)采取常规免疫预防,即可保护90% -95%的高危新生儿;(2)提前注射HBIG和接种乙型肝炎疫苗,可能进一步提高保护率(详见下文);(3)拉米夫定和替比夫定均可诱发病毒变异;(4)产后停药后诱发肝功能损害,甚至发生重型肝炎;(5)虽然有抗病毒药对孕妇和胎儿都几乎无明显不良反应的报道,但也有抗病毒治疗对孕妇以及胎儿或新生儿存在严重不良事件的报道,服药孕妇易发生自发性流产。用拉米夫定的89例孕妇中,1例死产(软骨发育不全与肺不张),随访的56例新生儿中1例出现先天性心脏病伴气胸,而对照组59例新生儿中未见异常。另一组73例母亲使用拉米夫定的新生儿中,3例出生低体重儿,1例头皮血管瘤,1例脑瘫。在53例分娩于替比夫定治疗的新生儿中,3例出生低体重儿,1例发生唇腭裂而终止妊娠,1例单侧耳聋。用替诺福韦治疗22例孕妇中1例严重呕吐而停药,5例(22.7%)早产,随访的13例新生儿中1例尿道下裂。在43例孕晚期用拉米夫定孕妇的新生儿中,1例为低出生体重儿,1例多指畸形,1例单侧耳朵缺如,1例3个月龄儿发生婴儿猝死综合征;44例替诺福韦治疗孕妇的新生儿,2例低出生体重,1例单侧耳聋。而本研究组在孕晚期用替比夫定治疗中,孕妇除头昏、乏力、肌痛、皮疹等常见不良反应外,产后停药后肝功能异常率明显高于对照组,在随访的121例替比夫定治疗组的子女中,1例耳廓缺如,1例运动障碍,另1例发生脑瘫,而152例对照组孕妇的子女中,均无畸形发生。因此,尽管目前上述抗病毒药在FDA孕期用药分类中为B类,如果孕期需要抗病毒治疗可以推荐,但听力障碍、耳朵缺如、脑瘫等严重不良事件的重复出现,高度提示,这些严重不良反应与孕期服用抗病毒药可能存在一定关系。
另一方面,尽管长期以来认为HBeAg阳性孕妇的新生儿慢性HBV感染率为10%左右(表3),但近年研究证明,即使孕妇不抗病毒治疗,其子女的慢性感染率仍有下降空间。美国624例HBeAg阳性孕妇的子女的HBsAg阳性率仅3.37%。在一组352例出生于HBeAg阳性、HBV DNA>109拷贝/L母亲的婴儿,仅10例(2.8%)慢性感染。我们对未抗病毒治疗的152例HBeAg阳性、HBV DNA平均水平为1. 23×l011 IU/L孕妇的新生儿随访,12个月龄时仅2例(1.3%)发生慢性感染,本组新生儿出生后注射HBIG和乙型肝炎疫苗的中位数时间仅30 min。这提示,将既往出生后12 h内采取的预防措施,提前至新生儿出生后30 min-l h内,能进一步减少母婴传播。因此,对HBV感染高危新生儿及早采取预防措施这一新策略值得进一步进行多中心、大样本研究。
互联网药品信息服务资格证 (京)-经营性-2010-0046
产科网 Copyright © 2010www.obstetrics.cn. All Rights Reserved 京ICP备15060573号-14
产科网所刊载之内容仅用于学术交流目的。您从产科网上获取的信息不得直接用于诊断、治疗疾病及您的健康问题。
本站所有文章版权归原作者所有,转载仅为传播信息促进医学事业发展,如果我们的行为侵犯了您的权益,请及时与我们联系,我们将妥善处理该部分内容。





